 手机访问:wap.265xx.com
手机访问:wap.265xx.com我国超一半人感染幽门螺杆菌,感染后会有什么影响?如何避免感染?
近日,南京一男子胃痛不舒服,进而检测出全家人都感染了幽门螺杆菌。据统计,我国超一半人感染幽门螺杆菌,这种病菌主要通过“口-口”传播,共餐易致全家感染,且不少患者出现耐药。专家建议家庭成员也要分碗、分筷、分毛巾。 我国超一半人感染幽门螺杆菌,如何避免感染?__中国医疗
我国超一半人感染幽门螺杆菌,如何避免感染?__中国医疗
我就是幽门螺杆菌感染者,来说说吧,这篇回答只说我个人体验,不谈流行病学大数据和论文。
我是长期的慢性胃炎患者,经常出现胃酸过多、胃食管反流、胃痛、消化不良等问题,这样反反复复犯病已经几年了。
我一直怀疑自己感染了幽门螺杆菌,但是后来去医院做了吹气检查,第一次检查是阴性。此后一年,继续反复慢性胃炎。
然后今年(2020年),在慢性胃炎又复发的时候,我又去做了一次幽门螺杆菌吹气检查,这次是阳性,不过是刚刚到达阳性标准,数值50以上为阳性,我51。(不同医院测试方法不一样,有些是100以上才算阳性)

第二次检查时拍的照片
医生问了我好几遍要不要治幽门螺杆菌,说怕我抗生素吃起来很难受。想起长期的慢性胃炎折磨,我一直怀疑跟幽门螺杆菌有关,所以我坚决一定要治。
使用四联疗法,2周,严格遵守医嘱吃药,一顿都没有落下。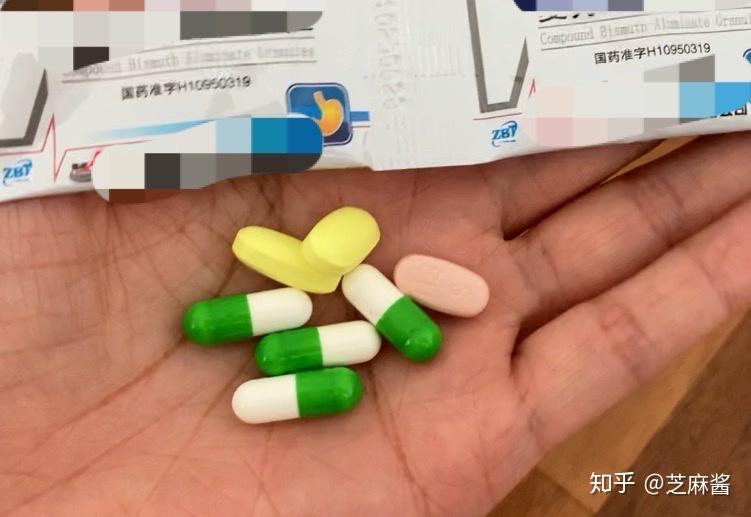

四联治疗一顿要吃这么多药
现在治疗已经结束,吃完药后过一个月应该去吹气复查,看看幽门螺杆菌有没有去掉,但我拖延症发作,已经过去两个月了还没有去复查。
但是我跟你们说,我的胃不舒服的问题已经大大改善了,以往经常出现的胃酸过多和胃食管反流问题等等全都得到了缓解,以前随便吃点东西都会反酸,奥美拉唑药不能停,现在已经很久没有出现这些症状了。
所以在我本人身上,我个人认为治疗幽门螺杆菌是非常有效的。
至于再感染的问题,我以后会比较注意公共场合不与陌生人共用碗筷,我是支持分餐制的和提倡使用公筷的。
如果有时候公司聚餐啊同事聚餐之类的社交场合,免不了要跟别人一桌吃饭,那就不要去夹那种带汤水的菜,很多人夹过了就跟涮筷子似的,心理上都有点不能接受。
火锅我觉得反而很安全,高温烫煮能杀菌,而且不会出现两双筷子同时夹一块肉的情况。
幽门螺杆菌口口传播的效率有多高我认为还是个有待考证的问题。个人认为没必要看得那么严重,一是只是普通吃个饭的传播效率可能不高,二是我觉得没必要为了这个就不社交不和家人吃饭了,有时候老年人你跟他解释这些也没用,反而伤人心。
大不了每年体检的时候把幽门螺杆菌检查都加上,再感染了就再治疗呗。(不过多次抗生素治疗会出现抗药性导致根治越来越难)
刚在网上搜了一下,有这种自己操作的幽门螺杆菌检测卡,不知道准不准,我准备买来试一下(评论说不准)
幽门螺杆菌(Helicobacter pylori,Hp)通过口腔进入人体后,会寄居于胃上皮细胞表面。如果不进行治疗,通常会造成终生感染,出现慢性活动性胃炎。部分患者(约10%)会出现消化不良症状[1],比如上腹部疼痛或烧灼感、餐后上腹饱胀和早饱感,可伴食欲不振、嗳气、恶心或呕吐等[2]。
Hp感染是消化性溃疡(peptic ulcer,PU)的主要病因。消化性溃疡属于常见病,大约有10%的人在其一生中得过本病,其中以胃、十二指肠球部溃疡最为常见。胃溃疡患者的Hp感染率为80%~90%,十二指肠球部溃疡为90%~100%[3]。消化性溃疡可能会引起穿孔、出血等并发症,严重的可危及生命。
Hp感染还与某些恶性肿瘤的发生有关。比如,它是胃癌的高危因素。而且极少部分感染Hp的患者会发生胃黏膜相关淋巴组织(MALT)淋巴瘤[1]。世界卫生组织下属的国际癌症研究机构早已将Hp感染列入1类致癌物清单。

另外,Hp感染与某些胃肠道外疾病有关,例如不明原因缺铁性贫血、特发性血小板减少性紫癜和维生素B12 吸收不良等[4]。
 图源:参考文献4
图源:参考文献4
首先要知道的是,幽门螺杆菌主要是通过口-口、粪-口(粪便污染水源、食物)和胃-口(呕吐物污染水源、食物)途径在人与人之间传播。其中,通过唾液口-口传播是最重要的途径[5]。
此外,Hp感染率与一些生活习惯有关。比如,经常食用腌制蔬菜、饮用不洁水源、习惯植物油烹饪、吸烟等与Hp感染呈正相关,而食用生蔬菜、喝茶、食用大蒜等与Hp感染呈负相关[1]。
因此,要避免感染幽门螺杆菌,就需要做到以下几点:
1. 重视手卫生。除了饭前便后洗手,在制备食物前也要洗手。这里有必要指出的是,很多人洗手只是应付了事,并不能真正发挥预防食源性疾病的作用。关于如何正确洗手,可参考下面这张图[6]: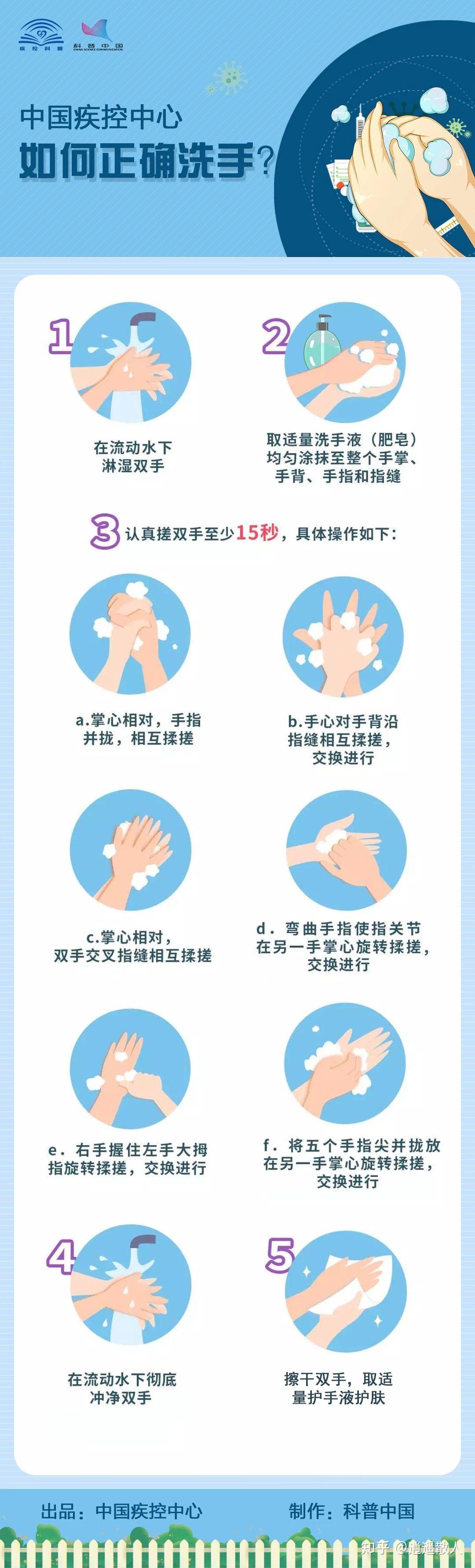
 图源:参考文献6
图源:参考文献6
2. 应避免直接亲吻孩子的嘴巴,并改正不良的喂食习惯,如将食物用嘴吹凉或咀嚼后喂给孩子。
3. 提倡实行分餐制,或者使用公勺、公筷,餐具应定期消毒。
4. 避免喝生水、吃生的食物;不吃霉变、腌制、富含硝酸盐和亚硝酸盐的食物;避免过于粗糙、浓烈、辛辣食物及大量长期饮酒。
5. 保证均衡膳食,多吃新鲜食品,保持良好心理状态及充足睡眠[1]。
Hp阳性的患者都需要根除Hp治疗吗?
答案是否定的。
比如,由于儿童感染Hp后有的会自发清除,根除治疗后再感染率也可能高于成人,因此对于14岁以下儿童,除非患有消化性溃疡,一般不推荐常规检测Hp。老年人根除Hp治疗,要考虑到药物不良反应风险,所以需要进行获益-风险综合评估,个体化处理[7]。
不过,对于消化性溃疡、胃黏膜相关淋巴组织淋巴瘤患者来说,根除Hp后获益明显,所以强烈推荐进行根除Hp治疗。还有一些人群也推荐根除Hp,具体可以参考下面这个表格[1]:
 图源:参考文献1
图源:参考文献1
最后需要强调的是,感染Hp后,究竟是否需要根除Hp治疗,还是要根据病情特点,由消化科医生综合判断后决定。
关于幽门螺杆菌,我以前写过文章,粘贴过来:
本人是儿科医生,所以本文主要针对儿童,但成年人也是同样的。
中国人的传统吃饭方式是共餐,这样显得特别有氛围,热热闹闹,其乐融融,但是,风险也蕴藏其中。
这个风险就是:幽门螺杆菌感染。特别是对孩子的口对口喂食,母亲嚼了后喂孩子吃。
幽门螺杆菌,就是这个家伙:

它是目前所知唯一能在人的胃中生存的微生物,于1983年首次从慢性活动性胃炎患者的胃粘膜活检组织中分离成功。
这个家伙有点坏,大学本科《儿科学》教材指出:
幽门螺杆菌的胃内感染是胃炎的主要病因;
有80%以上的十二指肠溃疡和50%以上的胃溃疡存在幽门螺杆菌的感染,在最近的一些研究中,其比例还要大于此。
而且,幽门螺杆菌与胃癌相关。
早在1994年,世界卫生组织所属的国际癌症研究中心将其列为I类生物致癌因子。
在2017年10月27日公布的致癌清单中,再次被列为I类致癌物。
不仅仅是胃癌,它还与食管癌、结肠癌、肝癌、胰腺癌等的发生密切相关。
我国的幽门螺杆菌感染率超过50%。很多感染者都没有症状,说不定,你我都有。
怎么办?
一、 检查。
呼气试验:这是最简单的检查,只需要呼一口气,很快出结果,看有没有被感染。
二、 治疗。
虽然幽门螺杆菌与胃癌相关,但是,并不是说有幽门螺杆菌的患者都会得胃癌,所以,先把心情放轻松。毕竟,幽门螺杆菌与人类共存已经有十万年了,关系比较复杂。
它也有点好处,比如:能降低哮喘、湿疹等疾病的发生率。也没有充分证据表明需要对无症状感染者清楚幽门螺杆菌来预防胃癌。所以,是否对其进行治疗,请与医生沟通。
三、 预防。
这个是关键。提倡分餐制,不要口对口喂养孩子。
曾经看到过一则报导:儿童因消化道溃疡导致大出血,最后死亡的病例,该患儿存在幽门螺杆菌的感染。虽然,这是很极端的情况了,但是,仍然值得家长们重视。
确切地说,这个比例是59%,接近于60%。
这相当于,每5个人里,就有3个人感染了幽门螺杆菌。
这是目前发现唯一能在人类胃部生存的微生物,悄悄潜伏在许多人的身体里。
许多人在儿童时期就感染了幽门螺杆菌,感染后如果不根除,将会终生携带。
国际癌症研究机构(IARC)把它列为胃癌的Ⅰ类致癌原。
也因此,很多朋友谈「幽门螺杆菌」色变,把它等同于癌症的潜在因素。
这篇回答,我们想来谈谈这个感染率极高的菌:这到底是一种什么菌?什么情况会感染?如何检查诊断?要怎么预防和治疗?
幽门螺杆菌,简称Hp。
它们对生长条件的要求很苛刻,在空气中和无氧条件下都不能生长。
但是我们的胃,却是它们绝佳的寄宿场所。

我们的胃其实并不适合细菌生长,但Hp可以分泌释放尿素酶来分解尿素,中和胃酸,保护自己。
它还可以利用自身的鞭毛进入胃黏膜,产生一些毒素物质,引发胃炎、消化性溃疡等疾病。
多数感染者是无症状的。
部分人会有口臭、餐后嗳气、恶心、腹胀等表现,但几乎都存在慢性活动性胃炎,也就是Hp胃炎。
有约 15%~20% 的人会发生消化性溃疡, 5%~10% 的人会发生Hp相关消化不良,约 1% 的人会发生胃恶性肿瘤[胃癌、黏膜相关淋巴样组织(MALT)淋巴瘤]。
从Hp感染到患上胃癌,一般会有这样一个过程:

中国是世界上Hp感染率高的国家,每5个人中就有3个感染。
第五次全国幽门螺杆菌感染处理共识报告中提出,目前认为 Hp感染是预防胃癌最重要的可控危险因素。
这份报告还提出了,应该增强公众对胃癌的认知。

幽门螺杆菌的传播方式还没有完全明确,不过可以推测很可能是口口传播和粪口传播。

Hp感染通常发生在儿童时期,这可能和家庭中喜欢嚼饭喂食、不分餐、不使用公筷等行为习惯有关。
在不同人群里,Hp的传染概率也呈现出不同的规律。
比如在我国,农村人群的感染率高于城市人群,素食人群的感染率高于肉食(高蛋白)人群。
再比如,男性的感染率高于女性。
一些男性常有的习惯,如长期喝酒、吸烟等,会破坏胃黏膜的代谢生理环境,导致胃抵抗力下降,增加Hp感染的几率。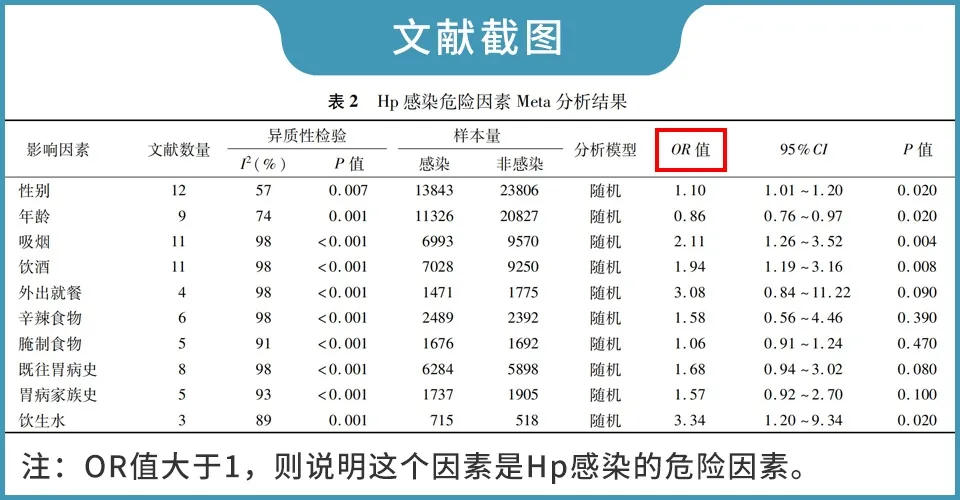

在这里,我们给大家整理了一些避免感染Hp的注意事项。
大家可以收藏或者打印出来,贴在家里共同执行:

怎么了解自己有没有感染Hp呢?
目前医院里有两种比较常见的方法:尿素呼气试验
最常用的检查方法,吃一粒 C13 或 C14 尿素胶囊,15 ~ 20 分钟后吹气试验。
这种方法无创、无痛、准确,30分钟出结果。

做胃镜
胃镜下可以进行快速尿素酶检测,还可以观察有无胃炎,胃溃疡,胃癌等情况。
缺点是过程不太舒服。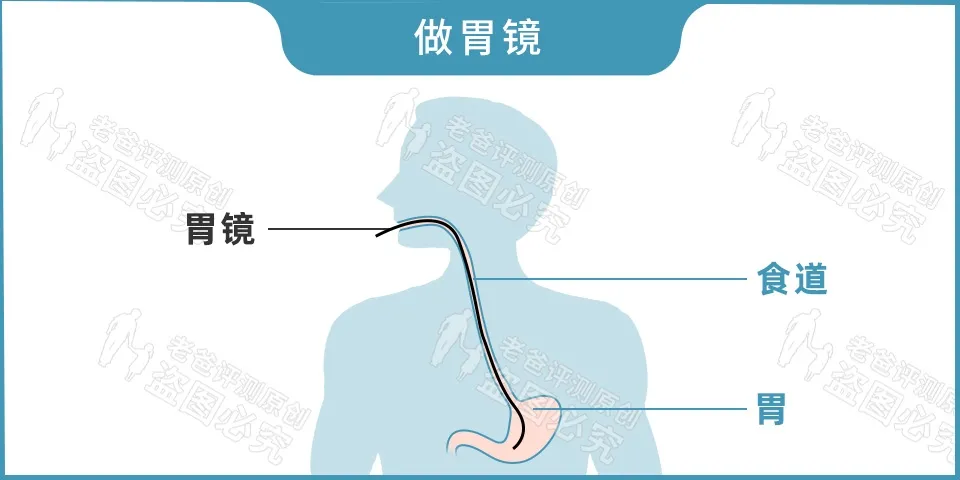

另外还有血液检测,是临床上用得比较少的方式。
如果查出有幽门螺杆菌,建议带上平时生活在一起的家人们一起做个检查。
大家一起治疗,才能做到比较好的根除。
要注意的是,并不是所有人都适合做Hp检测的,有两类人需要注意:14 岁以下的儿童
对这类人群,一般情况下不建议进行常规Hp检测,对他们来说预防感染才是重点。

年龄大于 70 岁的老年人
对这类人群,要具体情况具体分析。
对他们来说,药物的不良反应风险会增加 ,需要医生进行个体化处理。
其实理想状态下,Hp感染人群是应该全部进行根治的。
但是我国的感染率比较高,大多数症状都不明显,做到完全筛查很难,还有部分人可能对药物不耐受。
因此,实现全部治疗是不现实的。
目前推荐Hp感染人群中伴有下面表格中症状的人进行根除Hp治疗。
平时无症状、胃镜结果正常的Hp感染者可以暂时不用根除。

幽门螺杆菌是可以治好的。
医院里比较常见的方法是四联疗法,四种药联合使用。医生会根据实际情况,来给你开具体的药物。
一般药吃完后,等 1 个月再去医院复查(当天需空腹或禁食 6 小时以上),就可以确认是否根治了。
根治以后成人再感染的几率不大,但还是不要掉以轻心,以免再次感染。
另外在治疗Hp这件事上,这些年还出现一些所谓的“抗幽牙膏”,卖的价格并不便宜。
但其实就是个大忽悠。
我们前几天写过这个牙膏,有在用的小伙伴可以移步查看:幽门螺旋杆菌可以真正的治愈吗?
说到这里,也许有人会好奇,第一个携带幽门螺杆菌的人到底是谁?
答案是无解的。
有文献报道,在 5.8 万年前人类的胃中就已经发现幽门螺杆菌了。
而胃癌,其实离我们并不遥远。
2015 年,全世界胃癌死亡人数是75.4 万。

中国是胃癌高发地区,曾有研究做了综合分析,得出饮酒、吸烟、高盐饮食、盐渍食品、烫食和饮食不规律这些都是胃癌发生的危险因素。
其中胃病史与胃癌发病的关联性最强 ,原因可能与Hp感染有关。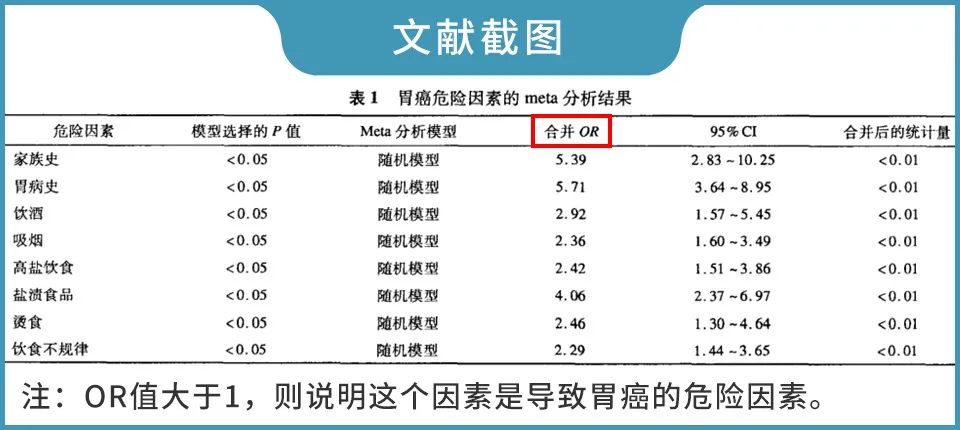

胃癌其实离我们并不遥远,很多危险因素正是我们日常生活中忽略的细节。
2020 年,国务院发布的《中国居民营养与慢性病状况报告(2020年)》显示:
居民不健康生活方式仍然普遍存在。
不过在意识和一些行动上,已经有慢慢改善的迹象。
我们也许终究找不到第一个感染Hp的人,但我们可以让感染人群,少一点,再少一点。
一切,都从今天,对幽门螺杆菌的认识和关注开始。
所以,对我们来说更重要的是:
从知道它的危害开始,每个人都该保护好自己,才能保护好家人、朋友,乃至全世界的人。
[1] 刘文忠,谢勇,陆红,成虹,曾志荣,周丽雅,陈烨,王江滨,杜奕奇,吕农华.第五次全国幽门螺杆菌感染处理共识报告.胃肠病学,2017,22(6):346-360.
[2] 程时磊,张发斌,李斌.中国人群胃癌发病影响因素meta分析.中国公共卫生,2017,33(12):1775-1780.
[3] 马贞,李曼玲,唐璐,彭亚婷,荣立洋.幽门螺杆菌感染危险因素Meta分析.现代消化及介入诊疗,2020,25(9):1212-1216.
[4] 王佳静,邵洲杰,叶鸿雁.幽门螺杆菌传播和定植机制研究进展.检验医学,2020,35(3):282-286.
[5] 汪海潮,王晓蕾.幽门螺杆菌感染的临床诊治.上海医药,2020,41(16):3-5.
[6] 刘爱茹,杜奕奇.我国幽门螺杆菌感染现状和治疗策略的改变[J].世界华人消化杂志,2016,24(32):4396-4403.
[7] 石乐琴,郑荣梁,王秉瑞.幽门螺杆菌.微生物学免疫学进展,2007(3):51-68.
[8] 胡英,王静,高天.幽门螺杆菌感染诊治策略探讨.临床荟萃,2020,35(8):745-748.
[9] https://www.who.int/zh/news-room/fact-sheets/detail/cancer
更多精彩内容,欢迎点击我们的主页,进入置顶导航查看:
https://www.zhihu.com/org/lao-ba-ping-ce

首先说一下,我国超一半人感染幽门螺旋杆菌是个估计值,目前我国对于幽门螺旋杆菌筛查工作做的并不到位。
估计值是世卫组织估计。为什么幽门螺旋杆菌感染人数这么多呢?作为太阳系五弟元老会中最匪夷所思的一员,曾经成功的骗了扛把子。
之前人们普遍认为,人体胃部强酸环境下无法生存微生物(吃拉肚子的不算,严格意义上,进食过量有害微生物,胃来不及杀死这些致病微生物,此外还有微生物制造的有害毒素)
1982年,澳大利亚学者巴里·马歇尔和罗宾·沃伦发现了幽门螺杆菌。

正如大多数新鲜事物遇上顽固派一样,当时的医学界对这两个铁憨憨嗤之以鼻。
你要从物理,化学,生物的角度去讲,根本不可能有什么微生物能长期生存在PH1.5左右的盐酸环境中。这不符合科学,就像今天,总有人说碳基生命不可能怎样怎样一样。。。
他吃了幽门螺旋杆菌,肯定会拉出它们的尸体。。
于是,马歇尔以身试菌,1984年的某一天,他喝下了大量的幽门螺旋杆菌的培养液。让你们说我铁憨憨,我就憨憨一次,狠狠的打你们的脸。(医学界有很多这样的铁憨憨,包括维尔纳·福斯曼这样把尿管插进自己心脏的憨憨【冠脉支架术前身】,正是因为这样的舍生取义,迎来了医学一个又一个里程碑,致敬。)
几天后,反酸、冒冷汗、恶心、呕吐、口臭等症状接踵而来。
随后,他在胃镜检查时发现,自己的胃黏膜上长满了这种幽门螺旋杆菌。。。
 2005年诺贝尔生理学或医学奖得主,幽门螺旋杆菌的发现者马歇尔医生
2005年诺贝尔生理学或医学奖得主,幽门螺旋杆菌的发现者马歇尔医生
正如我说的,我国感染幽门螺旋杆菌的人数是估计值,考虑到筛查的不全面,共餐的习惯,我国感染幽门螺杆菌的人数可能比估计值还要高。
但是,感染幽门螺旋杆菌的人并不都是病人,并不是一定要治疗。
但是,感染幽门螺旋杆菌的人并不都是病人,并不是一定要治疗。
但是,感染幽门螺旋杆菌的人并不都是病人,并不是一定要治疗。
这就很好的解释了这个逻辑悖论,即感染幽门螺杆菌的人很多,但国家筛查并不着急,自己主动去医院检查的人也并不多。
否则以7亿人以上的规模,消化科门诊怕是要建在足球场了。
我们通常会依据碳14、碳13检测来定性分析,而且这两个检查是有数值的,不是简单的阴性阳性。结合临床症状,合并症来评估是否需要治疗。
上一个制造恐慌的是宫颈糜烂。。。


无症状者,无合并症,碳14检测弱阳性可以暂时不治疗。
这部分病人占绝大多数,但要记得定期复查。
对于需要治疗的患者,比如出现胃痛,反酸,恶心,胃胀等症状,需要去干预,最常见的四联用药就不科普了,这种武林秘籍是个会百度的都知道,但是副作用挺大的,什么时候修炼还是需要听那帮穿白大褂的家伙们。
很多言论说感染幽门螺旋杆菌会得癌症。。。
感染幽门螺旋杆菌会加大胃溃疡、萎缩性胃炎发病率,胃溃疡、萎缩性胃炎会增加上皮细胞化生什么的,上皮细胞化生等会加大患癌症的概率。。。
这中间隔着好几层了,就像看见大树就想到石油一样。。。
如何避免其实很简单,病从口入,建议分餐,加饭前洗手就可以了。
上一篇:荷兰移民费用知多少
下一篇:原创豆瓣9.1的台湾百合剧,除了尺度,更拍出女性的欲望
最近更新人物资讯
- 青年节专题时文精选,1个专题+5篇模板+12篇范文+1个作文合集(角度+金句+精
- 最新质量管理体系基本要求(五篇)
- 赤坂丽颜值巅峰之作,禁忌之爱代表作品-高校教师成熟
- [王仲黎]人茶共生:布朗族茶文化话语中的生态伦理
- 北京文艺日历 06.12~06.18
- 有什么好看的少女漫画推荐?
- 为了孩子陪睡校长,请别拿这电影洗白
- 当贝市场tv版apk下载
- 茉
- BBC评出有史以来美国最伟大的100部电影
- 泰山岱庙古建筑之文化特色初探
- 阴阳五行学说范文
- 2022伦敦大学学院Bartlett建筑学院Part2毕业展
- 观看平凡英雄观后感1000字
- 纽约大都会博物馆(二)古希腊艺术与神话
- 收藏 | 带你穿越500年,看一看这50位著名艺术家
- ab血型女人的性格
- 春节活动策划方案
- 为什么孕妇生产有危险时,部分丈夫和婆婆会选择保小孩?
- 《员工自发管理的儒家修为智慧》
- 菲律宾尺度片的全明星阵容,菲律宾女人质量这么高的吗?
- 文学课 | 韩少功:文学与记忆
- 《人性的污秽》中的伦理道德世界
- 宋惠莲背夫和西门庆幽会后自缢,看透情色表象下的死亡真相
- 秋波多少画(五代词全集)
